Multippel sklerose
| Multippel sklerose | |||
|---|---|---|---|
 – Symptomer på MS – | |||
| Område(r) | Nevrologi | ||
| Symptom(er) | Kronisk nevropatisk smerte[1] | ||
| Ekstern informasjon | |||
| ICD-10-kode | G35 | ||
| ICD-9-kode | 340 | ||
| ICPC-2 | N86 | ||
| OMIM | 126200 | ||
| DiseasesDB | 8412 | ||
| MedlinePlus | 000737 | ||
| eMedicine | 1146199, 1214270, 342254 | ||
| MeSH | D009103 | ||
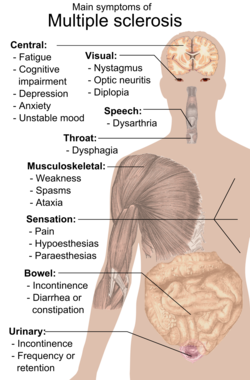
Multippel sklerose (MS) er en kronisk betennelsesykdom i sentralnervesystemet (hjernen og ryggmargen). MS gir ulike symptomer, avhengig av hvilke områder som påvirkes av betennelsen. De vanligste symptomene ved MS er utmattelse (MS-fatigue), tremor, vannlatingsproblemer, kognitive forstyrrelser, gangvansker og ustøhet, redusert syn og synsforstyrrelser, muskelsvakhet, endret følesans og koordinasjonsvansker.
MS kan oppstå i alle aldre, men vanligvis mellom 20 og 50 års alder. Kvinner er hyppigere rammet enn menn, forholdet er omtrent 3:1. I Norge er det over 12 000 tilfeller, ifølge MS-forbundet.[2] På verdensbasis lever mer enn 2 millioner med sykdommen.
Årsaker[rediger | rediger kilde]
Den utløsende årsaken til MS er ikke kjent, men genetiske, geografiske, infeksiøse, og miljømessige faktorer påvirker risiko for å få sykdommen.
Genetiske og geografiske faktorer[rediger | rediger kilde]
Forekomsten av MS varierer mellom ulike geografiske regioner og folkegrupper. MS har høyest forekomst i Nord-Europa, og utbredelsen følger til en viss grad nordeuropeernes utflyttinger til Nord-Amerika, Australia, New Zealand og Sør-Afrika [3]. Forekomsten er lavere blant afrikanske og asiatiske folkeslag, og i noen mindre etniske grupper. Forekomsten av MS er beskrevet å variere med breddegrad, med økt hyppighet i den tempererte sone både på nordlige og sørlige halvkule. Årsaken til denne variasjonen har vært knyttet til både genetiske faktorer, vitamin D-nivåer (soleksponering), og kosthold. Det er nå usikkerhet om sammenhengen mellom forekomsten av MS og breddegrad er like sterk, eller om den i det hele tatt fremdeles er tilstede [4].
MS er ikke en arvelig sykdom, men risikoen for å få MS øker dersom en har ett eller flere nære familiemedlemmer med MS. Risikoen for at et barn eller et søsken av en person med multippel sklerose skal utvikle sykdommen er 1-3 % [5]. Denne risikoen er 5 -15 ganger større enn den generelle risikoen i den norske befolkningen (0,2 %). Høyest risiko finner en blant eneggede tvillinger, hvor risikoen for å få MS dersom den andre tvillingen har sykdommen er ca 17% [5].
De fleste spesifikke gener som gir økt risiko for MS er knyttet til immunsystemet. Den sterkeste påviste sammenhengen er knyttet allelet DR15 i det såkalte HLA-systemet, med ca 3 ganger økt risiko for MS. HLA-allelet A02 gir ca 26% redusert risiko for å få MS [6].
Infeksiøse faktorer[rediger | rediger kilde]
Historisk sett har flere infeksiøse sykdommer vært forsøkt koblet til økt risiko for MS, blant annet meslinger, røde hunder, flåttbårne sykdommer (borreliose). Epstein-Barr virus (EBV), som forårsaker mononukleose (kyssesyke), er imidlertid den eneste infeksiøse faktoren som med sikkerhet påvirker risikoen for å få MS. EBV-smitte forekommer svært hyppig, og ca. 95% av den voksne befolkningen har antistoffer som viser at de har vært smittet. Personer som ikke har vært smittet med EBV har 80-100% lavere risiko for å få MS sammenlignet med resten av befolkningen [7].
Miljøfaktorer[rediger | rediger kilde]
Vitamin D-nivåer påvirker både risiko for å få MS. Vitamin D-nivåer over 100 nmol/L, særlig i ung alder (<20 år), reduserer risikoen for å få MS med mellom 10-70%, blant annet avhengig av alder [8]. Hovedkildene til vitamin D er kost og soleksponering. Noen studier tyder på at soleksponering i seg selv reduserer risiko for å få MS, uavhengig av vitamin-D nivå.[9] Røyking øker risiko for å få MS med 30-80%. Risiko for MS hos aldrirøykere eksponert for passiv røyking ble i en studie funnet å være forhøyet med ca. 30%. Risikoøkningen kan ikke knyttes direkte til effekten av nikotin, ettersom bruk av snus ikke synes å medføre økt risiko for MS [10].
Flere studier har vist en sammenheng mellom overvekt, fedme og risiko for MS. En nordamerikansk studie fant at fedme (BMI >30) ved 18-årsalder mer enn doblet risiko for å få MS [11]. Tilsvarende studier fra Sverige og Norge har vist at overvekt (BMI >25) hos barn og unge voksne under 20 år er forbundet med økt MS-risiko [12].
Klassifisering[rediger | rediger kilde]
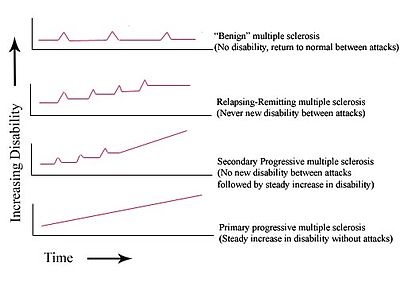
Man deler som oftest sykdommen inn i 3 hovedgrupper etter forløpet:
- Relapserende-remitterende MS (RRMS) – symptomer opptrer i episoder med forverringer (også kalt «schub» eller «attakk»), mens det er få eller ingen symptomer ellers; det kan gå måneder eller mange år mellom attakkene.
- Sekundær progressiv MS (SPMS) – etter at forløpet først har vært relapserende-remitterende øker symptomene gradvis og kronisk.
- Primær progressiv MS (PPMS) – helt fra sykdomsstart øker symptomene gradvis uten forbedringer innimellom.
I tillegg til nevnte tre typer finnes også tre varianter av MS:
Det finnes ingen kur for å helbrede sykdommen, men det finnes en rekke medisiner (Beta-interferon, glatirameracetat, mitoxantrone, dimetylfumarat, teriflunomide, fingolimod, natalizumab, ocrelizumab, rituximab, alemtuzumab, kladribin) som begrenser eller forsinker sykdomsprosessen. Behandlingen som gis avhenger av hvor rask sykdomsutviklingen virker å være basert på pasientens alder, hvor ofte det skjer forverringer, og hvor store forandringer man kan se på MR. Teriflunomide og dimetylfumarat brukes ofte på pasienter med såkalt aktiv sykdom, mens fingolimod, natalizumab, ocrelizumab, rituximab, alemtuzumab, og kladribin er alternativer ved høyaktiv sykdom. Dessuten kan episodene med forverringer behandles med intravenøs eller peroral tilførsel av binyrebarkhormoner (som f.eks. metylprednisolon). Ellers er behandling av symptomer viktig. Det er også et voksende antall MS-diagnostiserte som tar behandling for CCSVI, som det i dag forskes på kanskje har en sammenheng med multippel sklerose.
MS diagnostiseres ved hjelp av billeddiagnostikk (MR), en viss type EEG-undersøkelse (visuell fremkalt respons, VEP) og en undersøkelse av væsken som omgir hjernen og ryggmarg (elektroforese), samt sykehistorien og en nevrologisk undersøkelse.
Man kjenner per i dag ikke årsaken til sykdommen. Forskningen forlater teorien[trenger referanse] om at den skyldes virus eller bakterier, og heller nå mer mot at den skyldes en gen-feil og at det kan være en autoimmun sykdom. Det spekuleres i om MS kan være arvelig, da det ses en økt prevalens blant slektninger hos dem som er affisert. Hos eneggede tvillinger hvor den ene har MS, er det 30 % sjanse for at den andre også har sykdommen. MS er ikke vist å være smittsom, men teorien om at den kan utløses av en virusinfeksjon finnes.[13]
Det er også en økende interesse for om det er en sammenheng mellom CCSVI og multippel sklerose. Dette finnes det behandling for i dag i enkelte land.
Epidemiologi[rediger | rediger kilde]

I Nord-Europa, det kontinentale Nord-Amerika og Australasia er prevalensen av multippel sklerose 1:10000, mens hyppigheten på Den arabiske halvøy, i Asia og i det kontinentale Syd-Amerika er betydelig lavere. I Afrika syd for Sahara er MS ekstremt sjelden. Med enkelte viktige unntak ser man en nord-syd gradient på den nordlige halvkule, og en syd-nord gradient på den sydlige halvkule, hvor MS er langt mer uvanlig i områder omkring ekvator. Klima, diett, geomagnetisme, toksiner, eksponering for sollys, genetiske faktorer og infeksjonssykdommer har alle blitt diskutert som mulige årsaker for disse regionale forskjellene. Miljøfaktorer i barndommen kan spille en viktig rolle ved utviklingen av sykdommen senere i livet. Dette konseptet er basert på flere studier av migranter, som viser at dersom migrasjon forekommer før 15-årsalderen, får migranten (nesten) den samme risiko for sykdom som er i den region vedkommende immigrerer til. Dersom migrasjonen finner sted etter fylte 15 år, beholder migranten en risiko for utvikling av MS tilsvarende risikoen i det området vedkommende har emigrert fra.[14] I tillegg viser det seg at tobakksrøyking er en uavhengig risikofaktor for utvikling av MS.[15]
MS opptrer hovedsakelig i mennesker av den kaukasoide rase (hvite personer). Hyppigheten er en tjuendedel hos inuittene i Canada, sammenliknet med andre canadiere som bor i det samme området. Sykdommen er også sjelden hos indianerne i Nord-Amerika, de australske aboriginer og maoriene på New Zealand. Disse eksemplene peker i retning av at den genetiske bakgrunnen spiller en rolle i utviklingen av MS.
Som man ser ved flere autoimmune sykdommer, er også MS mer hyppig blant kvinner enn menn, kjønnsfordelinga er ca. 2:1. Hos barn (som sjelden utvikler MS) er forholdstallet opptil 3:1. Hos personer over femti år er hyppigheten lik hos menn og kvinner. Debut-tidspunktet for sykdommen er vanligvis i tidlig voksen alder (20–40 år), sjelden før 15-årsalderen eller etter fylte 60 år.
Som nevnt tidligere, er det en genetisk komponent ved MS. I gjennomsnitt vil én av 25 søsken av en person med MS også utvikle sykdommen. Nesten halvparten av eneggede tvillinger av MS-rammede personer vil få tilsvarende sykdom, hos toeggede tvillinger vil dette inntreffe hos kun én av tjue. Hvis en av foreldrene rammes av MS, har hvert barn en risiko på 1:40 for å utvikle sykdommen senere i livet.[16]
Tegn og symptomer[rediger | rediger kilde]

MS kan forårsake en rekke tegn og symptomer avhengig av hvor i sentralnervesystemet skader oppstår. Dette inkluderer nummenhet og prikninger i huden (parestesier), smerter i nervene (nevropatiske smerter), andre forstyrrelser i følesansen, forstyrret evne til å føle hvor kroppsdelene er (propriosepsjon), endringer i reflekser, nedsatt muskelstyrke (pareser), muskelspasmer og andre bevegelsesforstyrrelser, problemer med koordinasjon og balanse (ataksi), problemer med tale (dysartri), svimmelhet, synsproblemer - herunder nedsatt synsstyrke (nedsatt visus) og dobbeltsyn (diplopi), kronisk tretthetssyndrom, kraftig hodepine (blant annet en form av trigeminusnevralgi),[17], blæreforstyrrelser, tarmforstyrrelser, problemer med seksualfunksjon, kognitive forstyrrelser, emosjonelle forstyrrelser (depresjon). Et vanlig brukt mål på sykdomstilstand og progresjon er Expanded Disability Status Scale eller EDSS.[18]
I innledende stadier av sykdommen er anfallene ofte milde (ev. asymptomatiske) og forbigående, og leder ikke i alle tilfeller til kontakt med helsevesenet, og symptomene blir ofte kun gjenfortalt ved senere kontakter. De mest vanlige debutsymptomene er endret følesans (33 %), synstap - helt eller delvis (synsnervebetennelse) (16 %), nedsatt muskelstyrke (13 %), dobbeltsyn (7 %), påvirket gangfunksjon (5 %) og balanseforstyrrelser (3 %). Dog er andre, mer sjeldne initielle symptomer også beskrevet som afasi eller psykose.[19][20] Ca. 15 % har multiple symptomer ved første kontakt til helsevesenet.[21] Hos noen er det første MS-anfallet forutgått av en infeksjon, fysisk traume eller ekstrem fysisk belastning.
Diagnostikk[rediger | rediger kilde]
Det kan være vanskelig å etablere diagnosen multippel sklerose i tidlige stadier av sykdommen. McDonald-kriteriene er en internasjonalt brukt standardisering av diagnose-kriteriser, som tar i bruk kliniske opplysninger, laboratorieundersøkelser og bildediagnostikk.[22]
- Kliniske opplysninger alene kan være nok for å stille diagnosen MS. Dersom en person har opplevd to separate episoder med nevrologiske symptomer som er karakteristisk ved MS, og som har konkrete separate nevrologiske tegn som understøtter dette ved klinisk undersøkelse, kan diagnosen stilles uten videre undersøkelser. Ettersom mange pasienter oppsøker lege etter det første anfall, vil ytterligere undersøkelser ofte være påkrevd.
- Magnetresonanstomografi (MR) av hjernen og ryggmargen brukes ofte for å vurdere personer som mistenkes å ha MS. MR vil avdekke områder med demyelinisering som hvite lesjoner på T2-vektede og FLAIR-(fluid attenuated inversion recovery)sekvenser. Gadolinium-kontrastmiddel brukes for å påvise aktive plaque på T1-vektede bilde. Ettersom MR kan påvise lesjoner som har oppstått tidligere, men som ikke har gitt kliniske symptomer, kan dette utgjøre beviset for at det dreier seg om en kronisk sykdom, og således utgjøre det definitive holdepunkt for å stille diagnosen MS. Om en person kun har hatt ett attakk, så kan man fortsatt sette diagnosen om man viser at lesjoner har oppstått på ulike tidspunkt. Dette gjøres enten ved at man viser at det har dukket opp nye lesjoner på en ny MR, eller at man samtidig har lesjoner som har tatt opp kontrastmiddel og som ikke har det.
- Undersøkelse av cerebrospinalvæsken kan utgjøre bevis for kroniske inflammatoriske forandringer i sentralnervesystemet. Ved MS kan man påvise oligoklonale bånd ved immunoforese, som er immunoglobuliner, som finnes hos 85 % til 95 % av personer med sikker MS (men kan også ses ved andre sykdomstilstander).[23]
Kombinert med MR og kliniske opplysninger, kan tilstedeværelsen av oligoklonale bånd være med på å stille en sikker diagnose. Cerebrospinalvæsken til undersøkelse samles ved lumbalpunksjon.
- Hjernen til en person med MS responderer ofte i mindre grad ved stimulasjon av synsnerven og sensoriske nerver. Disse hjerneresponsene kan undersøkes med visuelt evokerte potensialer (VEP) og sensorisk evokerte potensialer/somatosensorisk evokerte potensialer (SEP). Redusert aktivitet ved disse testene kan avsløre demyelinisering, som kan være asymptomatisk.[24]
Måling av antistoffer rettet mot myelin-proteiner som f.eks. myelin oligodendrocytt glykoprotein (MOG) kan hjelpe til i differensialdiagnostikken, for å skille MS fra Neuromyelitis Optica (NMO).
Det er også mye forskning som tyder på at en undersøkelse av venene for å eventuelt avdekke CCSVI kan bli en faktor som man bør ta inn som en faktor i MS. Per i dag (2010)[trenger oppdatering] har ikke denne undersøkelsen fått en etablert rolle i diagnostikken av MS, men det er mange MS-rammede som ønsker dette undersøkt.
Symptomene ved MS kan være identiske med symptomene for andre sykdommer, som f.eks. hjerneslag, hjernebetennelse, infeksjoner som f.eks. borreliose (som kan gi identiske lesjoner på MR og tilsvarende funn i cerebrospinalvæsken[25][26][27][28]), svulster, og andre autoimmune sykdommer, som f.eks. lupus. Ytterligere tester kan være påkrevd for å skille MS fra disse sykdommene.
Diagnosen MS stilles på bakgrunn av de kliniske funn, sykehistorie og tilleggsundersøkelser, hvor billeddiagnostikk (MR), nevrofysiologiske undersøkelser (VEP) og undersøkelse av cerebrospinalvæsken (elektroforese) er viktig.
Behandling[rediger | rediger kilde]
Per i dag (2019) finnes det ingen kurativ behandling for MS. Men en rekke medikamenter (beta-interferon, glatirameracetat, mitoxantrone, dimetylfumarat, teriflunomide, fingolimod, natalizumab, ocrelizumab, rituximab, alemtuzumab, kladribin) samt stamcellebehandling har vist seg å redusere antall anfall av sykdommen for pasienter med RRMS, og til dels kraftig senke progresjonen av de fysiske handikap for dem.
Selv om binyrebarkhormoner ikke påvirker sykdomsforløpet over lengre tid, så kan de redusere varigheten og alvorlighetsgraden av anfallene hos noen pasienter. Spastisitet, som kan opptre som en vedvarende stivhet pga. økt muskeltonus eller som spasmer som kommer og går, vil vanligvis kunne behandles med muskelavslappende eller beroligende legemidler som f.eks. baklofen, tizanidin, diazepam, clonazepam og dantrolene. Fysioterapi og fysisk aktivitet kan være med til å opprettholde gjenværende funksjoner, og man kan oppleve at forskjellige hjelpemidler, som f.eks. droppfotskinne, stokk og rullator kan være med til å opprettholde mobilitet og derfor autonomi. Ved infeksjoner eller oppheting av kroppen (som ved feber, fysisk aktivitet eller ferieturer) kan man oppleve Uthoffs fenomen, at man føler de tidligere symptomene man har hatt som en forverring av sykdommen, men dette er ikke et tegn på at sykdommen er aktiv. Hvis psykologisk betingede tretthetsfenomener oppstår, kan antidepressiva være til hjelp. Andre preparater som kan avhjelpe fatigue inkluderer bl.a. amantadin (Symmetrel), pemoline (Cylert), bupropion (Wellbutrin, Zyban), modafinil (Modiodal), og aminopyridine (Fampyra).
Selv om det ved anfall som rammer synfunksjonen spontant kan oppstå bedring, blir det i noen tilfeller brukt en kortvarig behandlingsforløp med intravenøs metylprednisolon (Solu-Medrol), etterfulgt av peroral behandling med binyrebarkhormoner.
Man kan også få tatt utblokkering av vener på grunn av CCSVI i enkelte land, som har for mange hatt en positiv effekt.
I den senere tid har bruken av medisinsk marijuana blitt promotert som lindrende på MS-symptomer som smerte og spastisitet. De dokumenterte vitenskapelige forsøkene som er blitt utført rundt emnet viser ikke noen større direkte effekt.[29]
Det er publisert flere studier på autolog hematopoietisk stamcelletransplantasjon (HSCT), som viser stabil sykdom over lengre tid. I Sverige er 48 MS-pasienter HSCT-behandlet i perioden 2004-2013. Ved fem års oppfølging hadde 87% ingen MS-attakker, 85% hadde ingen nye MR-lesjoner, og 77% hadde ikke progrediert (EDSS). Nær syv av ti hadde ingen tegn til ny sykdomsaktivitet.[30] Pasienter hadde f.eks fullført behandling ved Karolinska universitetssjukhus i Huddinge[31]. Det er fortsatt ikke bevist om denne behandlingen er mer effektiv enn de tilgjengelige medikamentene eller ikke. Så i Norge foregår det nå (2019) en studie på dette, RAM-MS, der man sammenligner effektiviteten av denne behandlingen mot noen av de mest effektive medikamentene, Alemtuzumab, Ocrelizumab, og Kladribin.
Se også[rediger | rediger kilde]
Referanser[rediger | rediger kilde]
- ^ Junseok A Kim; Rachael L Bosma; Kasey S Hemington; m.fl. (26. februar 2020). «Cross-network coupling of neural oscillations in the dynamic pain connectome reflects chronic neuropathic pain in multiple sclerosis». NeuroImage: Clinical. 26: 102230. PMC 7056723
 . PMID 32143136. doi:10.1016/J.NICL.2020.102230. Wikidata Q90112371.
. PMID 32143136. doi:10.1016/J.NICL.2020.102230. Wikidata Q90112371.
- ^ Pål Berg-Hansen, Lars Bø (2018) Statistikk om MS. MS-forbundet, desember 2018. Besøkt 2019-01-14.
- ^ Myhr, Kjell-Morten; Harbo, Hanne Flinstad (9. oktober 2003). «[Multiple sclerosis--a disease with complex genetics]». Tidsskrift for Den Norske Laegeforening: Tidsskrift for Praktisk Medicin, Ny Raekke. 19. 123: 2723–2726. ISSN 0807-7096. PMID 14600746. Besøkt 30. april 2018.
- ^ Koch-Henriksen, Nils; Sørensen, Per Soelberg (mai 2010). «The changing demographic pattern of multiple sclerosis epidemiology». The Lancet Neurology. 5. 9: 520–532. ISSN 1474-4422. doi:10.1016/s1474-4422(10)70064-8. Besøkt 30. april 2018.
- ^ a b Westerlind, Helga; Ramanujam, Ryan; Uvehag, Daniel; Kuja-Halkola, Ralf; Boman, Marcus; Bottai, Matteo; Lichtenstein, Paul; Hillert, Jan (1. mars 2014). «Modest familial risks for multiple sclerosis: a registry-based study of the population of Sweden». Brain. 3 (engelsk). 137: 770–778. ISSN 0006-8950. PMC 3927700
 . PMID 24441172. doi:10.1093/brain/awt356. Besøkt 30. april 2018.
. PMID 24441172. doi:10.1093/brain/awt356. Besøkt 30. april 2018.
- ^ Sawcer, Stephen; Hellenthal, Garrett; Pirinen, Matti; Spencer, Chris C. A.; Patsopoulos, Nikolaos A.; Moutsianas, Loukas; Dilthey, Alexander; Su, Zhan; Freeman, Colin (august 2011). «Genetic risk and a primary role for cell-mediated immune mechanisms in multiple sclerosis». Nature. 7359 (engelsk). 476: 214–219. ISSN 0028-0836. PMC 3182531
 . PMID 21833088. doi:10.1038/nature10251. Besøkt 30. april 2018.
. PMID 21833088. doi:10.1038/nature10251. Besøkt 30. april 2018.
- ^ Ascherio, Alberto; Munger, Kassandra L. (April 2007). «Environmental risk factors for multiple sclerosis. Part I: the role of infection». Annals of Neurology. 4. 61: 288–299. ISSN 0364-5134. PMID 17444504. doi:10.1002/ana.21117. Besøkt 30. april 2018.
- ^ Ascherio, Alberto; Munger, Kassandra L. (juni 2007). «Environmental risk factors for multiple sclerosis. Part II: Noninfectious factors». Annals of Neurology. 6. 61: 504–513. ISSN 0364-5134. PMID 17492755. doi:10.1002/ana.21141. Besøkt 30. april 2018.
- ^ Lucas, R. M.; Ponsonby, A.-L.; Dear, K.; Valery, P. C.; Pender, M. P.; Taylor, B. V.; Kilpatrick, T. J.; Dwyer, T.; Coulthard, A. (8. februar 2011). «Sun exposure and vitamin D are independent risk factors for CNS demyelination». Neurology. 6. 76: 540–548. ISSN 1526-632X. PMID 21300969. doi:10.1212/WNL.0b013e31820af93d. Besøkt 30. april 2018.
- ^ Hedström, Anna K.; Bäärnhielm, Maria; Olsson, Tomas; Alfredsson, Lars (1. september 2009). «Tobacco smoking, but not Swedish snuff use, increases the risk of multiple sclerosis». Neurology. 9. 73: 696–701. ISSN 1526-632X. PMID 19720976. doi:10.1212/WNL.0b013e3181b59c40. Besøkt 30. april 2018.
- ^ Munger, Kassandra L.; Chitnis, Tanuja; Ascherio, Alberto (10. november 2009). «Body size and risk of MS in two cohorts of US women». Neurology. 19 (engelsk). 73: 1543–1550. ISSN 0028-3878. PMC 2777074
 . PMID 19901245. doi:10.1212/WNL.0b013e3181c0d6e0. Besøkt 30. april 2018.
. PMID 19901245. doi:10.1212/WNL.0b013e3181c0d6e0. Besøkt 30. april 2018.
- ^ Cortese, Marianna; Riise, Trond; Bjørnevik, Kjetil; Myhr, Kjell-Morten; Multiple Sclerosis Conscript Service Database Study Group (mars 2018). «Body size and physical exercise, and the risk of multiple sclerosis». Multiple Sclerosis (Houndmills, Basingstoke, England). 3. 24: 270–278. ISSN 1477-0970. PMID 28287051. doi:10.1177/1352458517699289. Besøkt 30. april 2018.
- ^ Stokes, M. (2004). Physical management in neurological rehabilitation, Elsevier Mosby
- ^ Marrie, RA. Environmental risk factors in multiple sclerosis aetiology. Lancet Neurol. 2004 Dec;3(12):709-18. Review. PMID 15556803
- ^ Franklin, GM, Nelson, L. Environmental risk factors in multiple sclerosis: Causes, triggers, and patient autonomy. Neurology 2003; 61:1032. PMID 14581658
- ^ Sadovnick, AD, Ebers, GC, Dyment, DA, Risch, NJ. Evidence for genetic basis of multiple sclerosis. The Canadian Collaborative Study Group. Lancet 1996; 347:1728. PMID 8656905
- ^ Arnold, M. (2018). Headache Classification Committee of the International Headache Society (IHS) The International Classification of Headache Disorders, 3rd edition. Cephalalgia, 38(1), 1-211. DOI: 10.1177/0333102417738202 PMID 29368949.
- ^ Kurtzke JF (1983). «Rating neurologic impairment in multiple sclerosis: an expanded disability status scale (EDSS)». Neurology. 33 (11): 1444-52. PMID 6685237.
- ^ Jongen P (2006). «Psychiatric onset of multiple sclerosis». J Neurol Sci. 245 (1–2): 59–62. PMID 16631798.
- ^ Paty D, Studney D, Redekop K, Lublin F. MS COSTAR: a computerized patient record adapted for clinical research purposes. Ann Neurol 1994;36 Suppl:S134-5. PMID 8017875
- ^ McDonald WI; Compston A; Edan G; Goodkin D; Hartung HP; Lublin FD; McFarland HF; Paty DW; Polman CH; Reingold SC; Sandberg-Wollheim M; Sibley W; Thompson A; van den Noort S; Weinshenker BY; Wolinsky JS. Recommended diagnostic criteria for multiple sclerosis: guidelines from the International Panel on the diagnosis of multiple sclerosis. Ann Neurol 2001 Jul;50(1):121-7 PMID 11456302
- ^ Rudick, RA, Whitaker, JN. Cerebrospinal fluid tests for multiple sclerosis. In Scheinberg, P (Ed). Neurology/neurosurgery update series, Vol. 7, CPEC. Princeton, NJ 1987
- ^ Gronseth GS; Ashman EJ. Practice parameter: the usefulness of evoked potentials in identifying clinically silent lesions in patients med mistenkt multippel sklerose (an evidence-based review): Report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology 2000 May 9;54(9):1720-5. PMID 10802774
- ^ Garcia-Monco JC; Miro Jornet J; Fernandez Villar B; Benach JL; Guerrero Espejo A; Berciano JA. [Multiple sclerosis or Lyme disease? a diagnosis problem of exclusion] Med Clin (Barc) 1990 May 12;94(18):685-8. PMID 2388492
- ^ Hansen K; Cruz M; Link H. Oligoclonal Borrelia burgdorferi-specific IgG antibodies in cerebrospinal fluid in Lyme neuroborreliosis. J Infect Dis 1990 Jun;161(6):1194-202. PMID 2345300
- ^ Schluesener HJ; Martin R; Sticht-Groh V. Autoimmunity in Lyme disease: molecular cloning of antigens recognized by antibodies in the cerebrospinal fluid. Autoimmunity 1989 2(4):323-30. PMID 2491615
- ^ Kohler J; Kern U; Kasper J; Rhese-Kupper B; Thoden U. Chronic central nervous system involvement in Lyme borreliosis Neurology 1988 Jun;38(6):863-7. PMID 3368066
- ^ http://www.ncbi.nlm.nih.gov/pubmed/14615106
- ^ «Første norske retningslinjer for stamcellebehandling ved MS». Besøkt 12. september 2016.
- ^ «Betalar själv för behandling». Dagens medisin. Arkivert fra originalen 12. juni 2015.
Eksterne lenker[rediger | rediger kilde]
- (en) Multiple sclerosis – kategori av bilder, video eller lyd på Commons
- Nasjonal kompetansetjeneste for multippel sklerose
- MS-forbundet
- Side hvor du kan møte andre med multippel sklerose og stille spørsmål direkte til fagfolk
- National Multiple Sclerosis Society
- Multiple Sclerosis Society
- Multiple Sclerosis Society of Canada
- Multiple Sclerosis Society of Germany
- Publisert studie av CCSVI hos mennesker med multippel sklerose
